Mit Bewegung gegen Parkinson

Gehen, Tanzen, Gewichte stemmen
Ohne Medikamente geht es nicht beim Morbus Parkinson. Die Erkrankten profitieren aber auch von nicht-medikamentösen Maßnahmen. So können sportliche Aktivitäten, aber auch Verfahren zum Stressabbau die Beschwerden häufig lindern.
Dopaminmangel muss ausgeglichen werden
Beim Morbus Parkinson sterben im Gehirn die Nervenzellen ab, die den Botenstoff Dopamin bilden. Durch den Dopaminmangel kommt es zu Bewegungsstörungen, die im Verlauf der Krankheit schubweise zunehmen. Typisch sind das Zittern (Tremor), Gehstörungen und die Muskelsteife, das sogenannte Einfrieren. Basis der Therapie ist die Einnahme von Medikamenten, um den Dopaminhaushalt zu stabilisieren. Daneben gibt es aber noch einige Maßnahmen, die zusätzlich helfen.
Tanzen besonders effektiv
Körperliche Aktivität verbessert bei Menschen mit Parkinson nachgewiesenermaßen die Motorik. Einer aktuellen Analyse zufolge soll Tanzen besonders effektiv sein. Zwei- bis dreimal die Woche eineinhalb Stunden das Tanzbein zu schwingen bringt Koordination und Bewegung auf Vordermann. Auch flottes Gehen ist hilfreich, hierbei werden ebenfalls drei Einheiten pro Woche empfohlen.
Gut für die Muskeln ist Krafttraining. Studien zufolge reduziert es die Muskelsteife und hilft so gegen das Einfrieren. Tai-Chi und QiGong wiederum sind effektiv, wenn die Betroffenen unter Müdigkeit, Erschöpfung oder Stimmungstiefs leiden.
In der Gruppe oder zu Hause trainieren
Besonders von Vorteil ist es, wenn in Gruppen trainiert wird. Denn mit anderen zusammen ist man motivierter und schafft es eher, den inneren Schweinehund zu überwinden. Wer dazu keine Gelegenheit hat, kann aber auch zu Hause aktiv werden. Motivierend wirken dabei Telesport, Gaming, virtuelle Realität oder Bewegungsapps.
Eine besonders beliebte Variante des Gleichgewichtstrainings ist das Exergaming. Dabei handelt es sich um Spiele, die den Spieler aktiv dazu bringen, sich zu bewegen (z.B. tanzen, springen, boxen, laufen), um im Spiel weiterzukommen. Genutzt werden dabei Bewegungssensoren, Gamepads, VR Brillen oder andere spezielle Geräte wie Spinning Bikes oder Balance Boards.
Stressabbau nicht vergessen
Neben aktivierenden Maßnahmen ist aber auch Entspannung hilfreich. Denn Stress ist Gift für Parkinsonkranke: Er verstärkt vor allem die motorischen Beschwerden. Umgekehrt kann Stressabbau den bei der Erkrankung typischen Tremor bessern. Und nicht zuletzt mindern achtsamkeitsbasierte Übungen, Yoga und Meditation bei vielen Betroffenen die häufig vorhandenen Ängste und Depressionen.
Quelle: Ärztezeitung
Depressionen bei Kindern erkennen

Reizbar, weinerlich oder freudlos
Depressionen haben bei Kindern viele Gesichter: Manche werden reizbar oder ängstlich, andere bekommen Probleme in der Schule oder ziehen sich extrem zurück. Je nach Alter gibt es verschiedene Warnzeichen. Schöpft man Verdacht, sollte frühzeitig die Kinderärzt*in eingeschaltet werden.
Fast 34000 Kinder wegen Depressionen in der Klinik
Depressionen treffen nicht nur die Erwachsenen: Auch Kinder und Jugendliche können darunter leiden. Und das ist alles andere als selten. Expert*innen gehen davon aus, dass etwa 1 % der Vorschul- und 2% der Grundschulkinder depressive Störungen haben. Bei den 12- bis 17-Jährigen sollen es bis zu 10 % sein. Etliche von ihnen müssen sogar im Krankenhaus behandelt werden. Etwa 33900 Kinder und Jugendliche wurden 2024 aufgrund von Depressionen stationär aufgenommen.
Von Spielunlust bis Suizidgedanken
Depressionen sind bei Kindern gar nicht so leicht zu erkennen. Im Gegensatz zu den Großen steht bei ihnen häufig keine abgrundtiefe Traurigkeit im Vordergrund. Stattdessen fallen sie eher durch ein verändertes Verhalten auf.
Je nach Altersgruppe dominieren bei Depressionen folgende Symptome:
- Kleinkinder bis 3 Jahre sind oft besonders anhänglich, erhöht reizbar oder weinen vermehrt. Sie haben keine Lust zu spielen oder leiden unter Ess- und Schlafstörungen. Manche haben ein ausdrucksarmes Gesicht oder lutschen besonders viel am Daumen.
- Vorschulkinder können durch einen traurigen Gesichtsausdruck und eine verminderte Mimik auffallen. Oft sind sie ängstlich und zurückhaltend, häufig auch gereizt. Sie bewegen sich nicht gerne und haben Schwierigkeiten, sich zu freuen. Essen und Schlafen sind ebenfalls oft gestört.
- Schulkinder bis 12 Jahre leiden oft unter Konzentrationsstörungen, die Leistung in der Schule fällt häufig ab. Viele sind ängstlich und haben Schuldgefühle. Appetitlosigkeit und Schlafstörungen kommen vor, wobei im Gegensatz zu Erwachsenen nicht weniger, sondern vermehrt geschlafen wird. Manche Kinder sind auch von Suizidgedanken gequält.
- Für Jugendliche von 13 bis 18 Jahren sind bei Depressionen Ängste, Stimmungsschwankungen und Lustlosigkeit typisch. Durch Konzentrationsstörungen sind sie weniger leitungsfähig. Oft leiden sie unter vermindertem Selbstvertrauen und haben keine Perspektive für die Zukunft. Viele ziehen sich zurück und isolieren sich. Schlaf- und Essstörungen sowie der Griff nach Drogen oder Alkohol können folgen. Manche leiden unter psychosomatischen Beschwerden wie Kopfschmerzen oder Bauchschmerzen. Vor allem Mädchen sind von Suizidgedanken belastet, wobei jedoch männliche Jugendliche häufiger Suizid begehen.
Frühzeitig zur Kinderärzt*in
Wenn Eltern oder Sorgeberechtigte bei ihrem Kind eine Depression vermuten, sollten sie frühzeitig die Kinder- und Jugendärzt*in einschalten. Je eher reagiert wird, desto besser lässt sich eine Depression behandeln. Im Frühstadium reicht oft eine Verhaltenstherapie. Bei schwereren Formen kommen auch bei Kindern und Jugendlichen Medikamente zum Einsatz.
Quelle: ptaheute
7 Lebensretter bei allergischem Schock
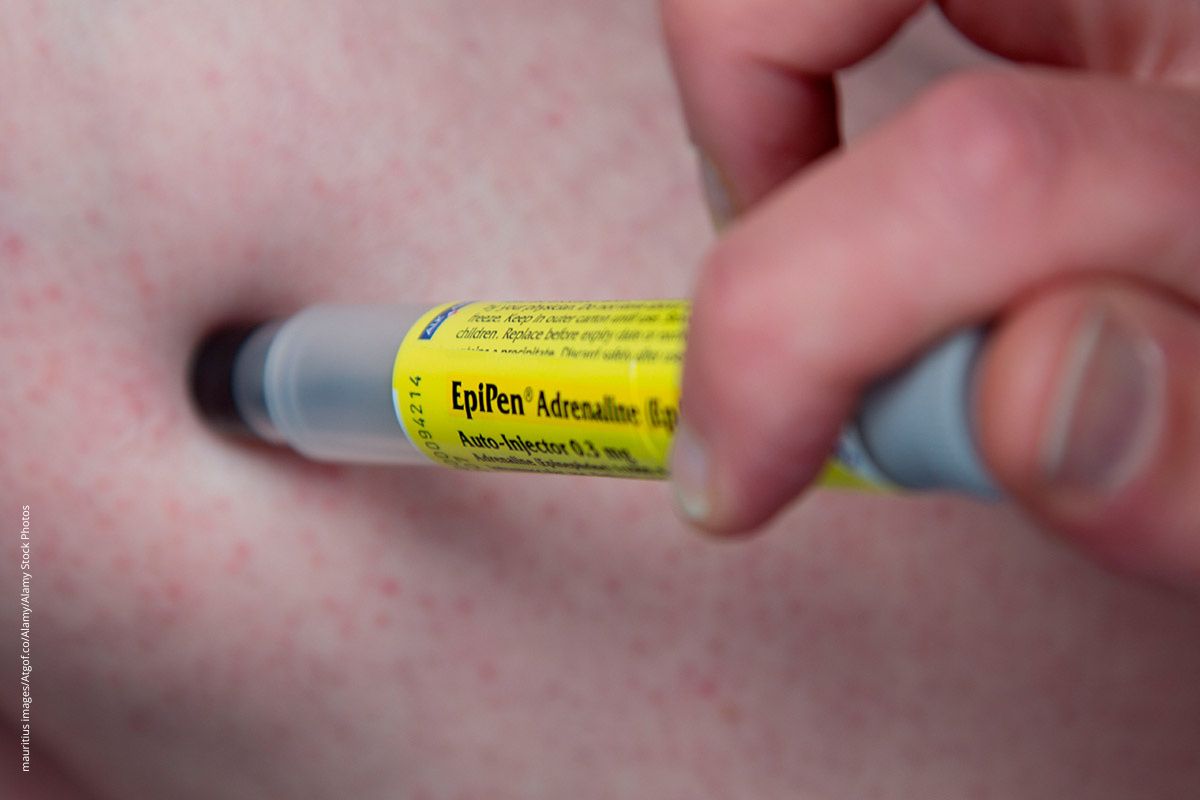
Gefahr durch Milch oder Erdnuss?
Für Menschen mit einer Nahrungsmittelallergie kann ein Besuch im Schnellimbiss oder Restaurant lebensgefährlich werden. Um für einen allergischen Schock gewappnet zu sein, haben Betroffene meist einen Adrenalinpen dabei. Folgende sieben Tipps helfen, den Notfall zu beherrschen.
Versteckte Allergene
Wer unter einer Lebensmittelallergie leidet, weiß meist um die Gefahr und versucht, das entsprechende Allergen zu vermeiden. Leider gelingt dies nicht immer. Das zeigen die Fälle, bei denen es durch – meist unbeabsichtigten – Genuss des allergenhaltigen Lebensmittels zu Symptomen kommt.
Oft bleibt es bei leichten Beschwerden. Im schlimmsten Fall entwickelt sich ein allergischer Schock, der mit einem tödlichen Kreislaufversagen enden kann. So auch bei einer 16-Jährigen: Sie hatte in einer Imbissbude einen Burger bestellt – mit Hinweis auf ihre Milchallergie. Als sie den servierten Burger aß, bekam sie einen schweren allergischen Schock und verstarb. Der Burger war in Buttermilch zubereitet worden.
Erst spritzen, dann Notruf absetzen
Missverständnisse dieser Art lassen sich wahrscheinlich nicht hundertprozentig vermeiden, schreiben Forscher*innen aus Australien und Großbritannien. Stattdessen müssen Betroffene und Angehörige auf solche Vorkommnisse vorbereitet sein. Dazu gehört, immer ein Notfallset inklusive Adrenalin-Autoinjektor (Adrenalinpen) dabeizuhaben und genauestens über dessen Handhabung Bescheid zu wissen.
Um wirklich auf Nummer sicher zu gehen, empfehlen die Expert*innen außerdem sieben Regeln:
- Schon beim geringsten Anzeichen einer allergischen Reaktion (Kribbeln, Hitzegefühl), bei Atembeschwerden oder bei Bewusstseinsstörungen als allererstes den Adrenalin-Autoinjektor einsetzen. Erst danach den Notruf wählen (es sei denn, es sind mehrere Helfer*innen vor Ort).
- Beim Notruf immer sofort melden, dass es sich um einen anaphylaktischen Notfall handelt und die Situation lebensbedrohlich ist.
- Auch in Zweifelsfällen Adrenalin spritzen. Die Dosierung in den Pens ist so gering, dass sie auch bei falschem Alarm nicht schadet.
- Wenn die allergische Reaktion innerhalb von fünf Minuten nach der Spritze nicht deutlich nachlässt, einen zweites Mal spritzen. Deshalb sollte man auch immer zwei Adrenalinpens dabei haben!
- Die Betroffene soll liegen. Ein leichtes Anheben der Beine stellt sicher, dass das Herz durchblutet wird. Eine aufrechte Position führt dagegen dazu, dass der Blutdruck zusätzlich sinkt.
- Vorsicht mit Aktivitäten, auch wenn sich die Beschwerden bessern. Alkohol und Rauschmittel können die Situation erneut aufflackern lassen. Außerdem sollte man nicht in öffentliche Verkehrsmittel oder in ein Flugzeug steigen.
- Auch wenn man sich besser fühlt: immer Hilfe holen! Weil es auch nach Einsatz des Adrenalinpens zu einer Spätreaktion kommen kann, sollten Betroffene entweder in eine Notaufnahme gebracht oder der Rettungsdienst gerufen werden.
Quelle: SpringerMedizin
So schlafen Schichtarbeitende besser

Erst Lichtdusche, dann Sonnenbrille
Viele Schichtarbeiter*innen leiden unter Schlafproblemen und ständiger Müdigkeit. Doch es gibt einige Strategien, mit denen man dagegen angehen kann.
Nachtschichten können gesundheitlich schaden
Rund 16% der deutschen Bevölkerung arbeiten im Schichtdienst. Vor allem Nachtschichten führen zu Problemen mit dem Schlaf. Das kann der Gesundheit schaden: Schlafmangel löst psychischen und oxidativen Stress sowie Entzündungsreaktionen im Körper aus und begünstigt dadurch u.a. Herz-Kreislauf-Erkrankungen. Expert*innen gehen davon aus, dass mehr als acht Nachtdienste pro Monat negative gesundheitliche Auswirkungen haben.
Am besten vorwärts rotieren
Die Nürnberger Schlafexpertin Kneginja Richter hat einige Maßnahmen gegen schichtbedingte Schlafstörungen zusammengestellt. Die betreffen zunächst den Schichtplan: Der sollte vorwärts rotieren, also erst Früh-, dann Spät- und dann Nachtschichten vorsehen. Zwischen zwei Schichten sollte möglichst eine 24stündige Ruhephase liegen. Günstig ist zudem, wenn nicht mehr als drei Nachtschichten aufeinander folgen. Auf diese Weise wird der Biorhythmus am wenigsten gestört: Der Körper behält seinen ursprünglichen Takt bei und gewöhnt sich gar nicht erst an einen neuen Rhythmus.
Helles Licht in den ersten Stunden
Ob Früh-, Spät- oder Nachtschicht: In der ersten Hälfte sollte besonders helles Licht eingesetzt werden. Empfehlenswert sind Lichtduschen mit mindestens 10.000 Lux. Insbesondere in den Stunden vor dem Schlafengehen vermeidet man blaues Licht besser, da es die Produktion des Schlafhormons Melatonin hemmt.
Während einer Nachtschicht können zwei bis drei 15- bis 20-minütige Powernaps die Leistung steigern. Vorsicht mit Koffein, es sollte nur zu Schichtbeginn konsumiert werden, weil es sonst den Schlaf am Folgetag stört. Nach der Nachtarbeit hilft es, auf dem Heimweg eine Sonnenbrille zu tragen, um das Tageslicht zu blockieren. Wer nicht selbst fährt, kann auch lärmreduzierende Kopfhörer aufsetzen. Zuhause nimmt man dann am besten eine eiweißreiche Mahlzeit zu sich, beim Schlafen schirmen Schlafmasken und Ohrstöpsel ab.
Entspannung ist das A und O
Entspannungsverfahren unterstützen das Einschlafen. Besonders empfehlenswerte ist die progressive Muskelentspannung nach Jacobsen. Manche Menschen profitieren auch von speziellen Apps, beispielsweise von der App „Calm“, sagte Richter.
Wer Frühschicht hat, kommt am besten schon zwei Stunden vor dem Zu-Bett-Gehen zur Ruhe. Dabei hilft gedämpftes Licht mit wenig Blauanteil. Morgens erleichtern sehr helles Licht, Bewegung und Wechselduschen das Wachwerden. Vom Mittagsschlaf nach der Frühschicht rät die Expertin ab.
Quelle: Springer Medizin
Früherkennung ist Trumpf
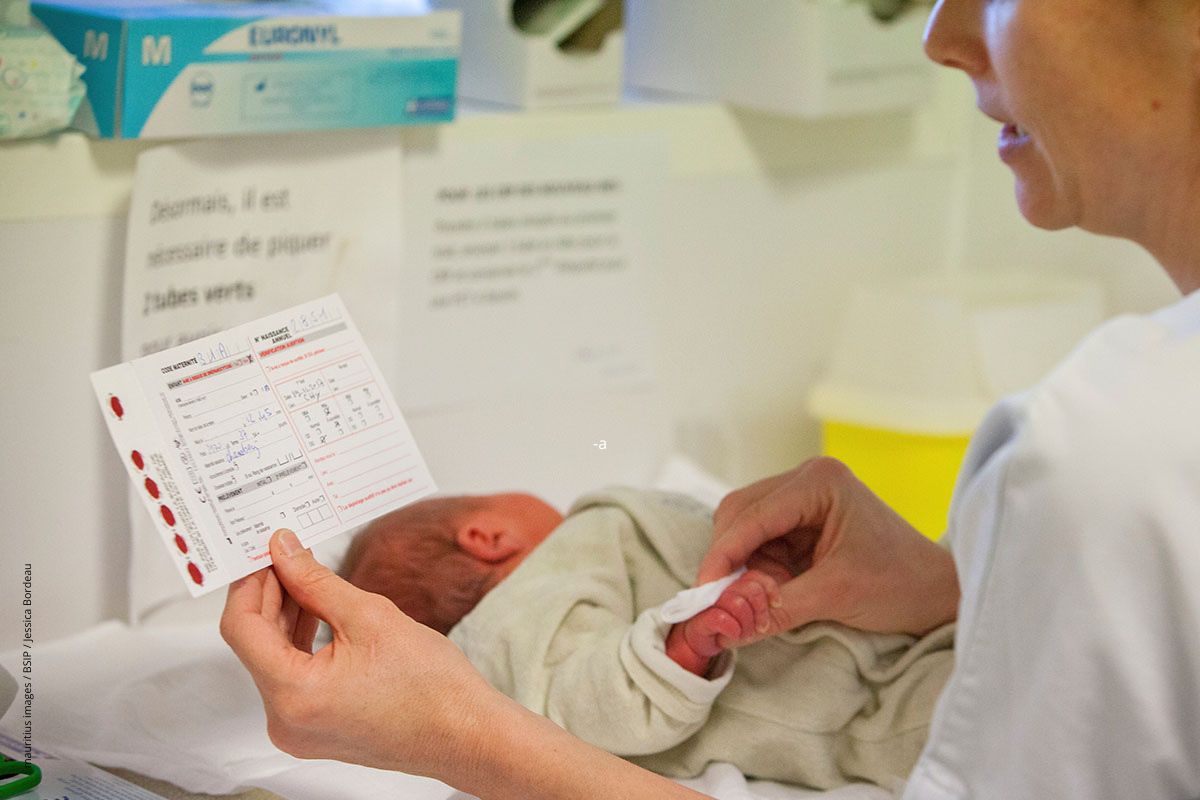
Neugeborenenscreening wird erweitert
Das Neugeborenen-Screening ist seit Jahrzehnten etabliert. Dabei werden Neugeborene unter anderem auf seltene Stoffwechselkrankheiten getestet. Nun wird das Screening erweitert.
Schnelle Erkennung, schnelle Behandlung
Viele Stoffwechselkrankheiten bleiben beim Neugeborenen erst einmal unbemerkt. Oft treten erste Symptome erst nach Wochen oder Monaten auf. Bis dahin können aber schon schwere und dauerhafte Schäden eingetreten sein. Deshalb gibt es das Neugeborenen-Screening: Neugeborene werden dort auf verschiedene Stoffwechselkrankheiten untersucht. Wird eine Erkrankung festgestellt, dann kann das Neugeborene schnell behandelt werden. Oft können Spätschäden auf diese Weise vermieden oder deutlich verzögert werden.
Ein Pieks für viele Informationen
So funktioniert das Screening: Am zweiten oder dritten Lebenstag wird dem Neugeborenen etwas Blut aus der Ferse abgenommen. Dieses Blut wird auf etwa 20 verschiedene Stoffwechselkrankheiten untersucht. Zum Mai 2026 sind vier weitere Erkrankungen hinzugekommen: Der Vitamin-B12-Mangel, die Homocystinurie, die Propionazidämie und die Methylmalonazurie. Doch was passiert bei diesen Erkrankungen?
Erkrankung erkannt, Therapie folgt
Ein Vitamin-B12-Mangel kann eine Blutarmut oder Entwicklungsverzögerungen verursachen. Ein Mangel ist leicht auszugleichen, indem das Neugeborene Vitamin B12 bekommt. Bei der Homocystinurie reichert Homocystein im Blut an, weil ein Stoffwechselschritt beim Proteinabbau gestört ist. Neben Krampfanfällen können dann auch Seh- und Entwicklungsstörungen auftreten. Diese Erkrankung wird mit Betain, Vitaminen und einer proteinarmen Ernährung therapiert. Auch bei der Propionazidämie und Methylmalonazurie reichern sich bestimmte Stoffe im Körper an, neben Entwicklungsstörungen und neurologischen Symptomen können hier auch Organe wie Herz und Nieren betroffen sein. Beide Erkrankungen werden mit speziellen Diäten behandelt.
Quelle: Kinderärzte im Netz
Neue Empfehlung zur Dengue-Impfung

Reisen in Risikogebiete
Von Thailand bis in die Karibik: Denguefieber-Infektionen drohen in zahlreichen Reisegebieten. Bisher empfiehlt die STIKO die Impfung nur Personen, die sich bereits einmal damit infiziert haben. Die Deutsche Gesellschaft für Reisemedizin sieht das anders.
Infizierte Mücken lauern in Subtropen und Tropen
Mit Dengue kann man sich vor allem in tropischen und subtropischen Regionen anstecken. Deutsche Touristen infizieren sich besonders häufig in Thailand, Indonesien und Indien damit, seltener auch in Mexiko oder der Karibik. Übertragen wird das Dengue-Virus durch Mücken. Typische Symptome sind hohes Fieber, Kopf-, Glieder- und Muskelschmerzen, Hautausschlag und Erbrechen. Schwere Formen mit Beteiligung von ZNS, Leber, Niere oder Lunge sind möglich, aber selten.
Seit einigen Jahren gibt es Impfstoffe gegen Dengue. In Deutschland zugelassen ist ein abgeschwächter Lebendimpfstoff. Die STIKO empfiehlt seit 2023 die Impfung für Personen ab vier Jahren, die in ein Endemiegebiet reisen und vorher schon eine Dengue-Infektion durchgemacht haben – was sich im Blut nachweisen lässt.
Neuen Daten sprechen gegen STIKO-Empfehlung
Das sei so nicht mehr zu rechtfertigen, sagt Tomas Jelinek, Präsident der Deutschen Fachgesellschaft für Reisemedizin (DFR). Grund für die damalige Einschränkung war die Annahme, dass Nicht-Infizierte durch die Dengue-Impfung ein erhöhtes Risiko für schwere Verläufe bei einer späteren Dengue-Infektion haben könnten.
Neue Daten zeigen jedoch, dass das nicht der Fall ist, sagte Jelinek. In aktuellen Studien ist die Schutzrate der Impfung für beide Gruppen vergleichbar: sowohl bei Personen, die vorher eine Dengue-Infektion durchgemacht haben und Antikörper im Blut aufweisen, als auch bei bisher Nicht-Infizierten. Weltweit wurden zudem über 20 Millionen Impfdosen verabreicht, ohne dass sich ein erhöhtes Sicherheitsrisiko für Nicht-Infizierte gezeigt hat. Die DFR empfiehlt daher, auch Reisende ohne vorherige Denguefieber-Infektion nicht mehr von einer Impfung auszuschließen.
Zur Not schützt auch schon die erste Impfung
Die derzeitige STIKO-Empfehlung hat einen weiteren Schwachpunkt. Sie fordert eine abgeschlossene Impfserie mit zwei Impfungen im Abstand von drei Monaten. Das ist praktisch oft nicht umsetzbar, so Jelinek, und auch nicht zwingend erforderlich. Schon eine einzelne Dosis bietet mit rund 81 % einen gewissen Schutz. Zwar sind zwei Impfungen effektiver – doch wenn eine Reise kurzfristig ansteht, sollte man trotzdem mit der Immunisierung beginnen, auch wenn der Aufenthalt vor dem zweiten Impftermin liegt.
Kassen zahlen nach STIKO-Empfehlung
Zu beachten sind allerdings die Kosten. Die gesetzlichen Krankenkassen orientieren sich an den STIKO-Empfehlungen: Reisenden mit erhöhtem Expositionsrisiko werden die Kosten für die Dengue-Impfung derzeit nur erstattet, wenn sie eine im Blut nachgewiesene Dengue-Infektion durchgemacht haben. Alle anderen müssen die Impfung, wenn gewünscht, selbst bezahlen.
Quellen: DFR, Ärztezeitung
Was hilft beim Einschlafen?

Geräusche oder Musik
Probleme beim Einschlafen sind weit verbreitet. Manche Menschen versuchen, sich mit entspannender Musik oder Geräuschen in den Schlaf zu wiegen. Funktioniert das?
Besser beruhigend als rhythmisch
Etwa ein Drittel der Deutschen leidet unter Schlafproblemen. Besonders häufig ist das Einschlafen gestört. Um besser in den Schlaf zu finden, hören sich viele Menschen etwas an. Die Palette reicht von Musik über Naturgeräusche bis hin zu Podcasts. Immer häufiger empfohlen wird auch ein bestimmtes Rauschen, der sogenannte White Noise oder Pink Noise. Eine weitere Option sind Geräusche wie Flüstern, Rascheln oder Kratzen.
Wie gut diese Hilfsmittel wirken, ist noch nicht geklärt. Tatsächlich soll Musik die Schlafqualität verbessern, so die Analyse mehrerer Untersuchungen. Negative Effekte sind keine aufgetreten – Musik zum Einschlafen auszuprobieren ist deshalb einen Versuch wert, sagen Forschende. Ungeklärt bleibt noch, welche Art geeignet sind. Aus Untersuchungen mit Senior*innen gibt es Hinweise, dass beruhigende Musik den Schlaf eher verbessert als rhythmische Klänge.
Pinkes Rauschen stört den REM-Schlaf
Seit einiger Zeit ist auch spezielles Rauschen zum Einschlafen im Trend. Beim White Noise werden alle hörbaren Frequenzen gleich laut abgespielt, beim Pink Noise die tiefen Geräusche lauter, die höheren leiser.
Pink Noise kann den Tiefschlaf verbessern. Das hat aber seine Schattenseite: Läuft das Rauschen in der REM-Phase (das ist die Phase, in der wir träumen), wird das Gehirn in die Tiefschlafphase gezwungen und die REM-Phase abgekürzt. Das stört die gesamte Schlafarchitektur und damit die Regeneration des Körpers. Um diesen Effekt zu vermeiden, sollte man an seinem Gerät die Sleeptimer-Funktion nutzen. Auf diese Weise stoppen die Geräusche 10 bis 15 Minuten nach dem Einschlafen von allein und stören die weiteren Schlafphasen nicht.
White Noise weniger effektiv als angenommen
Lange Zeit hieß es immer wieder, dass White Noise das Einschlafen verbessert. Neue Untersuchungen sprechen eher dagegen. Insgesamt kann man noch nicht beurteilen, ob White Noise als Schlafhilfe gut, wirkungslos oder sogar schlecht ist.
Ebenfalls wenige Daten gibt es zur Entspannung durch Flüstern, Rascheln oder Klopfen. Die entspannte oder kribbelnde Reaktion auf diese Geräusche wird Autonomous Sensory Meridian Response (ASMR) genannt. In einer kleinen Studie konnte ASMR-Videos den Schlaf etwas verbessern, in einer anderen nicht. Zur Beurteilung der Methode reichen diese Ergebnisse nicht. Allerdings weiß man, das Nebenwirkungen drohen: ASMR-Videos oder -Audios können Kopfschmerzen auslösen. Und manche Menschen reagieren darauf mit Aggressionen und Nervosität.
Kein allgemeines Rezept
Alles in allem gibt es in puncto akustische Einschlafhilfe kein einfaches Rezept. Forschende betonen, dass jede Einzelne für sich entscheiden muss, ob entspannte Musik oder Geräusche ins Reich der Träume verhelfen. Empfohlen wird allerdings, immer die Sleeptimer-Funktion nutzen. Das verhindert, dass die Geräusche die Schlafarchitektur stören – egal, ob es sich dabei um Mozart, Deep Purple, Pink Noise oder Rascheln handelt.
Quelle: Ärztezeitung
Finger weg von Lachgas!

Nervenschäden möglich
In kleine bunte Ballons verpackt kommt Lachgas erst einmal recht harmlos daher. Außerdem ist es günstig, leicht zu beschaffen und legal – alles Eigenschaften, die es als Partydroge bei Jugendlichen sehr beliebt macht. Doch wie bei jeder Droge drohen auch bei Lachgas ernste gesundheitliche Folgen.
Entspannung und Euphorie für wenige Minuten
Lachgas hat sowohl in der Medizin als auch im Alltag einen festen Platz. Als Narkosemittel wirkt es betäubend und schmerzlindernd, im Haushalt dient es in Form von Kartuschen zum Aufschäumen von Schlagsahne. Beim vielseitig einsetzbaren Lachgas handelt es sich um ein Gemisch aus Stickstoff und Sauerstoff. Wird es eingeatmet, gelangt es über die Lungen ins Blut. Von dort aus wird es zu Gehirn und Nerven transportiert und verursacht rasch ein Gefühl von Entspannung und Euphorie. Der Kick ist nach wenigen Minuten wieder vorbei.
In bunte Ballons verpackt
Wegen der euphorisierenden Wirkung ist Lachgas bei Jugendlichen und jungen Erwachsenen als Partydroge beliebt. Erhebungen zeigen, dass 10 bis 20 % der Jugendlichen es schon einmal ausprobiert haben. Das Lachgas wird gewonnen, in dem Kartuschen aus dem Einzelhandel geknackt und das Gas in bunte Ballons gefüllt wird. Über diese wird es dann verteilt und konsumiert.
Lachgas ist nicht illegal, für Minderjährige ist sein Erwerb ab April 2026 aber verboten. Auf den ersten Blick wirkt Lachgas erst einmal recht harmlos. Das Gas sollte aber nicht unterschätzt werden: Immerhin greift es in den Stoffwechsel der Nervenzellen ein. Während akute Vergiftungen selten sind, vermuten Expert*innen bei häufigem und längerfristigem Konsum Schäden an Nerven und Gehirn. Ein Grund dafür ist, dass die Verwertung von Vitamin B12 gestört wird – das ist aber entscheidend für die Nervenfunktion.
Nervenschäden und psychische Abhängigkeit
Konsument*innen, die anhaltendes Kribbeln in Körperteilen spüren oder bei denen es zu Muskelschwäche oder sogar Lähmungen kommt, sollten also alarmiert sein. Möglicherweise erhöht sich durch das Lachgas auch das Risiko von Herzinfarkten und Thrombosen. Und nicht zuletzt kann das Lachgas auch psychisch abhängig machen, weil die Konsument*innen die Entspannung und Euphorie immer wieder erleben möchten.
Quellen:
Beim Entwässern auf Natrium achten

Vorsicht mit Diuretika
Entwässerungsmittel werden bei vielen Erkrankungen eingesetzt. Eine Wirkstoffgruppe, die Thiazide, führt häufig zu einem Natriummangel im Blut. Und das vor allem zu Beginn der Therapie.
Von Müdigkeit bis Koma
Ob Wasser in den Beinen (Ödeme), Bluthochdruck oder Herzschwäche: Bei all diesen Erkrankungen gehört es zur Therapie, Flüssigkeit über die Niere aus dem Körper auszuschwemmen. Neben anderen Entwässerungsmitteln (Diuretika) werden dafür häufig Thiazide eingesetzt. Sie führen dazu, dass die Niere vermehrt Natrium und dadurch auch vermehrt Wasser ausscheidet.
Wie alle Medikamente haben auch Thiazide Nebenwirkungen. Die häufigsten betreffen den Elektrolythaushalt. Durch die gesteigerte Ausscheidung von Natrium droht ein Natriummangel, der sich auf verschiedene Arten bemerkbar macht. So kommt es bei den Betroffenen zu Müdigkeit und Lethargie, die vor allem bei älteren Patient*innen häufig zu Stürzen führen. Ist der Mangel an Natrium sehr ausgeprägt, drohen Muskelkrämpfe und Krampfanfälle, im schlimmsten Fall sogar ein Koma.
Risiko fast verdreifacht
Wie oft es zu einem Natriummangel unter einer Thiazidtherapie kommt, hat eine dänische Arbeitsgruppe untersucht. Sie verglich in zwei Studien die Auswirkung einer Hochdrucktherapie auf den Natriumhaushalt. Die mehr als 170 000 Patient*innen bekamen entweder ein Hochdruckmedikament allein oder ein Hochdruckmedikament plus Thiazid.
Das Risiko für einen Natriummangel wurde durch eine Therapie mit einem Thiazid fast verdreifacht. Am höchsten war es in den ersten Monaten der Behandlung. Auch die Dosis des Diuretikums war entscheidend: Je höher die tägliche Einnahmemenge, desto häufiger war der Natriummangel. Einen weiteren Einfluss hatte das Alter der Patient*innen: Mit den Jahren stieg das Risiko kontinuierlich an.
Bei Warnzeichen zur Ärzt*in
Diese Studie zeigt, dass man vor allem zu Beginn einer Behandlung mit Thiaziddiuretika aufmerksam sein sollte. Ärzt*innen müssen regelmäßig den Natriumspiegel im Blut messen. Und für Patient*innen ist es wichtig zu wissen, welche Beschwerden auf einen Natriummangel hindeuten. Bei einer unerklärbaren Müdigkeit oder Muskelkrämpfen sollten sie unverzüglich die Hausärzt*in informieren bzw. aufsuchen.
Quelle: Annals of Internal Medicine
Brustkrebs-Risiko wird nicht erhöht

Ob Fehlgeburt oder Abtreibung
Abtreibung führt zu Brustkrebs! Diese Parole wird seit Jahren immer wieder ins Feld geführt, um schwangere Frauen von einem Abbruch abzuhalten. Dass das nicht stimmt, wird durch eine finnische Studie erneut untermauert.
In politischen Kampagnen verbreitet
Abtreibungsgegner setzen Frauen, die eine ungewollte Schwangerschaft beenden möchten, mit vielen Behauptungen unter Druck. Eine davon ist die Hypothese, dass Schwangerschaftsabbrüche das Risiko für späteren Brustkrebs fördern. Vor allem in den USA wurde diese „abortion-breast cancer hypothesis“ (Abtreibung-Krebs-Hypothese) über Medien und politische Kampagnen verbreitet.
Daten von 31000 krebskranken Frauen analysiert
Schon früh sprachen sich führende Krebsforschende gegen diese Annahme aus. Zudem entkräfteten auch einige Studien die Hypothese. Allerdings waren diese Untersuchungen häufig klein oder beruhten auf Selbstauskünften, was die Ergebnisse angreifbar machte. Jetzt hat eine finnische Arbeitsgruppe eine methodisch bessere Studie zu diesem Thema auf die Beine gestellt. Analysiert wurden Registerdaten von gut 31000 Frauen, die nach 1955 in Finnland geboren und zwischen 1972 und 2022 an Brustkrebs erkrankt waren.
Weder Fehlgeburten noch Abtreibungen verantwortlich
Es stellte sich heraus, dass weder gewollte Schwangerschaftsabbrüche noch Fehlgeburten in Zusammenhang mit einer späteren Brustkrebserkrankung standen. Das Risiko war bei Frauen mit einem Abbruch nicht erhöht. Interessant war auch das Ergebnis in der Subgruppe der Frauen, die in der Menopause waren und einen Abbruch oder eine Fehlgeburt erlebt hatten. Bei diesen war das Krebsrisiko sogar etwas niedriger. Auch die Anzahl der Fehlgeburten oder Abbrüche sowie das Alter der Mütter änderten nichts an dem Ergebnis.
Ergebnisse nehmen die Angst
Diese Studie widerlegt die Abtreibungs-Krebs-Hypothese erneut, schreibt das finnische Team. Ein frühzeitiger Schwangerschaftsabbruch, egal ob gewollt oder ungewollt als Fehlgeburt, hat keinen Einfluss auf das Brustkrebsrisiko. Das ist nicht nur wichtig für Schwangere, die sich für oder gegen ihr Kind entscheiden müssen. Es nimmt auch denjenigen Frauen die Angst vor Brustkrebs, die mehrere Fehlgeburten erlitten haben.
Quellen: ptaheute, Acta Obstetrica et Gynecologica Scandinavia